(CNN Español) — La vacuna contra el virus del papiloma humano (VPH) se intentó utilizar a mediados de la década de 2000. En un inicio, se recomendó un vacío que incluía vacunas muy. Sin embargo, recientemente, se ha demostrado que el uso de una sola dosis de la vacuna podológica ofrece una alta protección frente a la infección por VPH, y en consecuencia, frente a los cánceres que provoca el virus podológico.
En este episodio, el Dr. Elmer Huerta explicó cómo no recomendó tres vacunas a sola una. El consultorio está abierto, ¡bienvenidos!
Entonces escucha este episodio en Spotify, en nuestro canal de YouTube en su plataforma de podcast favorita, o lea la transcripción para continuar.
Hola, bienvenidos a este nuevo episodio de «En consulta con el Dr. Huerta», tu podcast favorito de salud por CNN en Español. Saludó al doctor Elmer Huerta, espero se encuentre bien.
En el reciente 35.ª Congreso Internacional de Virus del Papilomallevada en cabo en Washington DC del 17 al 21 de abril, investigadores de Kenia en una conferencia un importante estudio que demostró que una sola dosis de la vacuna contra el virus del papiloma humano trajo una protección del 98% contra el cáncer.
Hoy veremos en qué se basan los estudios que han llevado a reducir las dosis necesarias de las vacunas de las tres en el 2006, à dos en 2014 ya una en la actualidad, y revisaremos además conceptos importantes acerca de los HPV, las fermedades que causan y las vacaciones.
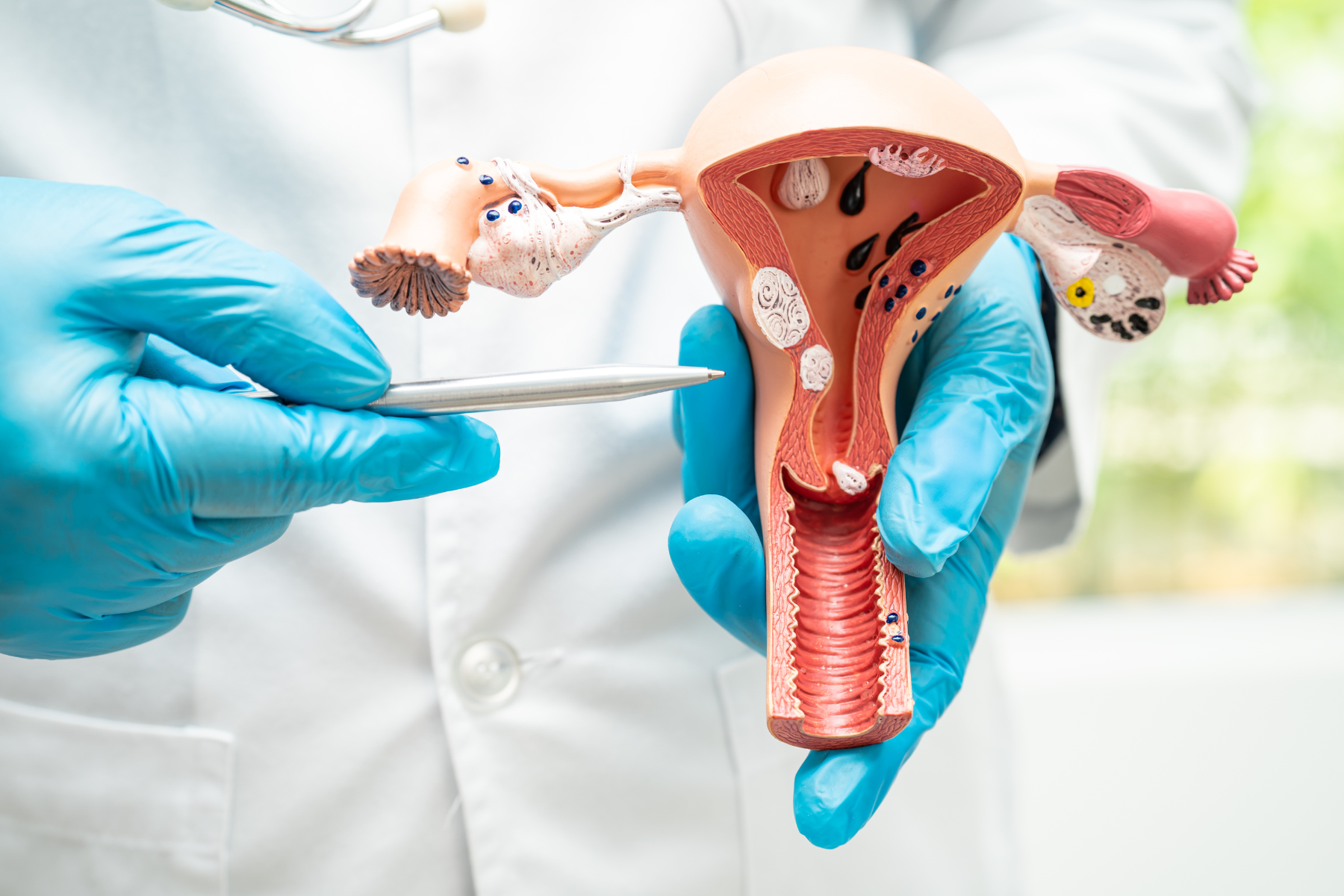
Virus del papiloma humano, VPH
En primer lugar, es importante hablar del VPH en plural, porque los VPH son una familia de más de 200 virus que infectan las células de las cubiertas del cuerpo, tanto la piel o cubierta externa, como las mucosas o cubierta interna.
Aproximadamente el 40% de los VPH se contagian a través de las relaciones sexuales, y otros a través del contacto con la piel, y no todos los VPH causan cáncer.
Este conocimiento ayuda a escuchar que los VPH pueden causar enfermedades en la piel de cualquier parte del cuerpo o en las zonas genitales femenina y masculina, las que incluyen vulva, vagina, cuello del útero y pene.
También pueden causar enfermedad en la zona perianal, es decir alrededor del ano, además de la boca, lengua, garganta, laringe y bronquios.
De acuerdo con su capacidad de causar cáncer, los VPH se clasifican en grupos de espalda:
- Los de alto riesgo u oncogénicos, que son aproximadamente 14 años,
- Y los de bajo riesgo, que no causan cáncer.
Los principales virus causantes de cáncer son el 16 y el 18, causantes del:
Los principales virus que no causan cáncer son 6 y 11 que provocan las verrugas genitales, una enfermedad de transmisión sexual, mientras que el 2 y 7 causan las verrugas vulgares, también conocidos como mezquinos, en manos y pies de niños y adultos.
Las vacunas contra el VPH
Con la aprobación de año 2006 de la primera vacuna contra el virus del papiloma humano, se hizo realidad -en parte- uno de los sueños más fervientes de la medicina, es decir, tener una vacuna contra el cáncer.
Las vacunas contra el VPH usan «partículas similares a virus» o VLP por sus siglas en inglés, las qu’obtienen from components of the surface of the virus, y que por carcer del ADN del virus, no son infecciosas, pero por parecerse mucho al virus natural, despiertan una fuerte reacción de estudios, la que protege contra la infección.
Actualmente existen tipos de vacunas contra el VPH: Cuadrivalentes que protegen contra el VPH 16 y 18, causantes de cáncer, y 6 y 11, causantes de verrugas genitales, y no valenteque además de proteger contra esos mismos cuatro virus, protege también contra cinco más, el 31, 33, 45, 52 y 58.
Número de dosis de vacío
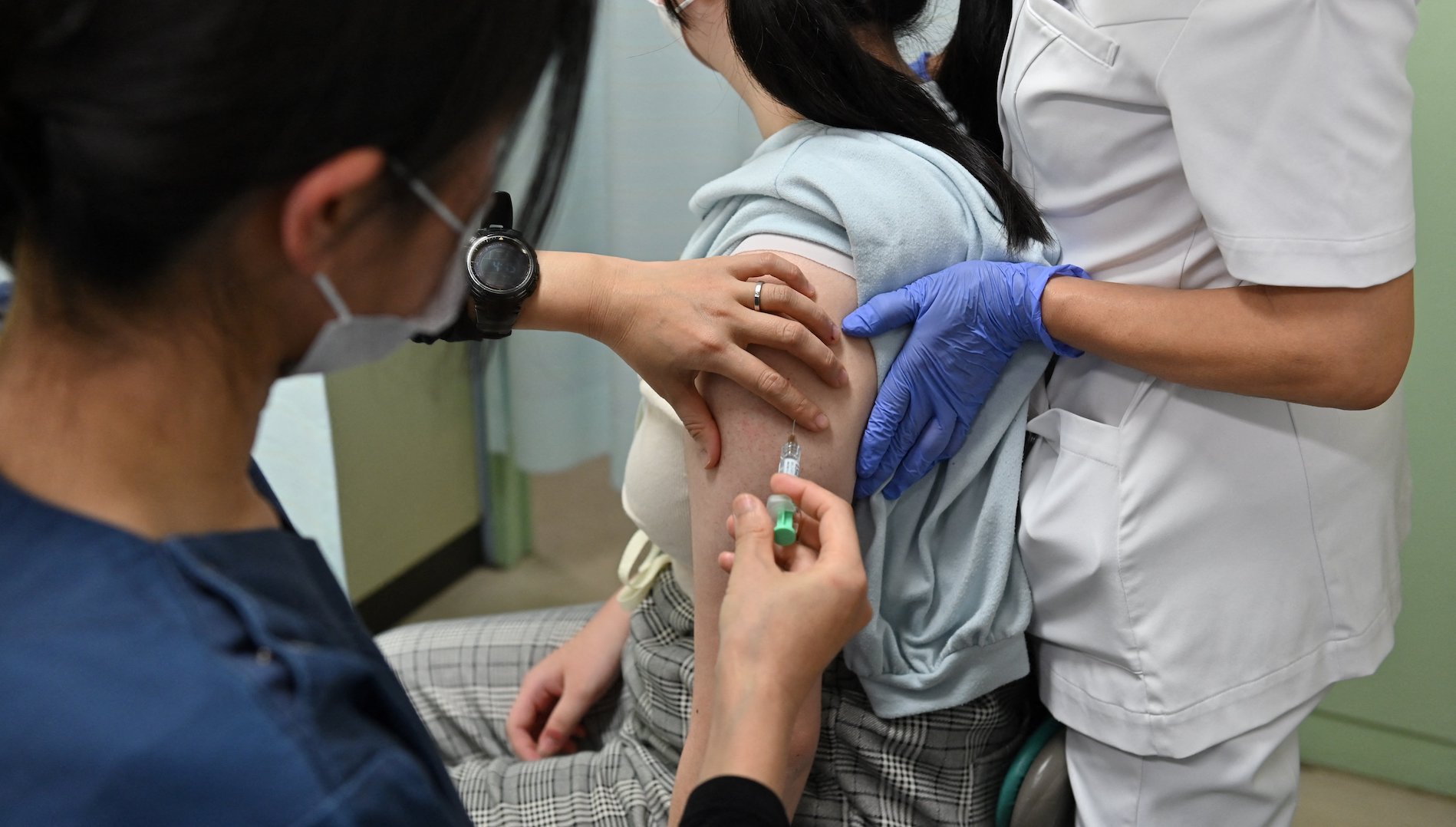
Recomendada inicialmente como vacuna de tres dosis en 2006, las dosis fueron reducidas una espalda por la OMS en 2017 y durante mucho tiempo, en una decisión extraordinariamente importante, ha sido reducida a una sola dosis.
Para saber cómo reducir la dosis de la vacuna, hay que consignar que a principios de la década del año 2000 se levantaron cabo dos estudios básicos para el desarrollo de la vacuna VPH y se probbar su eficacia.
Se sugieren estudios preliminares de fase 1 y fase 2 – basados en cálculos y proyecciones básicas en el tratamiento de antisépticos anti-neutralizantes – que son necesarios a muy dosis para lograr una protección completa y duradera.
El primero, llamado Ensayo de papiloma contra el cáncer en adultos jóvenes (PATRICIA)comenzó en 2004 en más de 18.000 mujeres entre 15 a 25 años de países americanos y europeosmitad de las cuales recibieron tres dosis de la vacuna, y la otra mitad un placebo.
El segundo, llamado ensayo de costa ricainiciar también en 2004En donde aproximadamente 7500 mujeres entre 18 y 25 años, fueron sortadas para recibir dosis milimétricas de la vacuna o un placebo.
Pero como la ciencia es una disciplina dinámica y está siempre en desarrollo, al concluir los estudios -y como sucede en muchos ensayos de investigación- se demostró que millas de voluntarias no recibieron las tres dosis que el protocolo requería.
Eso hizo que la gran oportunidad de estudiar a ese numeroso grupo de mujeres que no habían completado el esquema de vacunación completo y verían altas sus niveles de base y sobre todo, evaluar si la vacuna había funcionado en la prevención del cáncer, independientemente del número de dosis recibidas.
Para ser más específicos, de las casi 25,000 mujeres que participaron en ambos estudios, poco más de 22000 recibieron tres dosis, 1185 dos dosis y 543 una sola dosis.
En un estudio público en Lancet en junio de 2015Se describe que 4 años después de recibir tres, dos o una sola dosis de la vacuna, los investigadores encontraron que la eficacia para prevenir la infección por HPV 16 et 18 fue del 77% para tres dosis, 76% para dos dosis, y 85 .7% por una dosis.
Basado en esos y datos adicionales de estudios clínicos, la Organización Mundial de la Salud recomendó cambiar el número de dosis de 3 a 2 en 2014, lo que hizo que el Reino Unido haga lo mismo ese año y los Centros para la Prevención y el Control de Estados Unidos (CDC, por sus siglas en inglés) lo hagan en octubre de 2016.
La eficacia de tan solo una dosis
Pero como todo cambia en ciencia, los investigadores obtendrán estudiar la posibilidad de usar una sola dosis de vacuna en vez de dos, un cambio potencialmente muy útil para los programas de vacunación sobre todo en pagos de bajos y medianos recursos económicos.
es como uno estudio indioHecho en casi 18,000 mujeres de 10 a 18 años, publicado en Vaccine en 2018, encontró que 7 años después de haber recibido una sola dosis de la vacuna VPH, las mujeres tuvieron la misma protección contra la infección por el VPH 16 et 18 que tres o dos dosis, investigación que abrió la posibilidad de qu’une sola dosis sea suficiente.
Posteriormente, varios estudios importantes han sido publicados sobre el tema, algunos de los cuales incluyen el estudio KEN SHE hecho en 2,275 mujeres en Kenia y publicado en el New England Journal of Medicine 11 de abril de 2022, y cuáles últimos datos fueron anunciados en la reciente trigésima quinta reunión de la Asociación Internacional de Virus Papiloma Humano estrenada en Washington la semana pasada.
El estudio DoRIS, hecho en 930 adolescentes en Tanzania y publicado en febrero de 2021 CCT; el estudio DEBS hecho en 200 adolescentes en Estados Unidos y publicado en BMC Cáncer desde abril de 2019, y el estudio in 1620 mujeres de 18 a 26 años en Estados Unidos, publicado en Red JAMA abierta en diciembre de 2019.
Los tres coincidieron en demostrar que una sola dosis de la vacuna puede proteger de la infección por VPH tan bien como lo hace dos.
Con esos y muchos otros estudios, el Grupo Asesor Estratégico de Expertos en Immunization de la OMS, decidió en su reunión de abril de 2022, que la evidencia científica será suficiente para recomendar que los países cambiantes estén bajo los planes de vacaciones en una dosis, en una vez de dos.
Dicha decisión, publicada en el boletín del del 17 de junio de 2022establece que una sola dosis de la vacuna —bivalente o nonavalente— tiene una eficacia del 97,5% para proteger contra la infección por VPH.
Ya algunos países han comenzado a cambiar.
¿Qué países cambiaron su esquema de vacunación?
El Comité del Conjunto de Vacunación e Inmunización de la Reino Unido decidió el 5 de agosto de 2022 Que en el programa de rutina para adolescentes utilice una sola dosis, recomiende 2 dosis a partir de los 25 años y 3 dosis para personas inmunodeprimidas y aquellas que saben que son VIH positivas.
por su parte Australia ya posiblemente el cambio de dos a una dosis el 6 de febrero de este año.
Hasta el momento, se ha encontrado que la protección contra la infección dura al menos 10 años con la vacuna cuadrivalente, y al menos 6 años con la nonavalente, estándose en plena evaluación los estudios a largo plazo para conocer la verdadera duración de la protección.
en total tu hijo ocho los paisesentre ellos el Perú, que han cambiado de dos a una sola dosis.
Para finalizar, es muy importante que los padres de familia hagan vacunar a sus niños y niñas contra el virus del papiloma humano.
El hacerlo, no solo los protegerá de las verrugas genitales, una enfermedad de transmisión sexual muy fastidiosa, sino también de varios tipos de cáncer.
Esta recomendación es muy importante para los recientes y devastadores informar a Unicefque demuestra que las coberturas de vacunación de América Latina han disminuido tanto que están casi en el por de coberturas en África Oriental y Meridional, región que históricamente tuvo coberturas de vacaciones pero bajas del mundo.
¿Tienes preguntas para el Dr. Huerta?
Envíame tus preguntas por Twitter, intentaremos responderlas en nuestros próximos episodios. Pueden encontrarme en @DrHuerta.
Si cree que este podcast es útil, asegúrese de suscribirse para obtener el último episodio en su cuenta. Ayuda a otros a encontrarlo calificándolo y révisándolo en su aplicación de podcast favorito.
Puede obtener la información más actualizada si puede ir a CNNEspanol.com. Gracias por su atención.

.jpg)